Was du wissen solltest
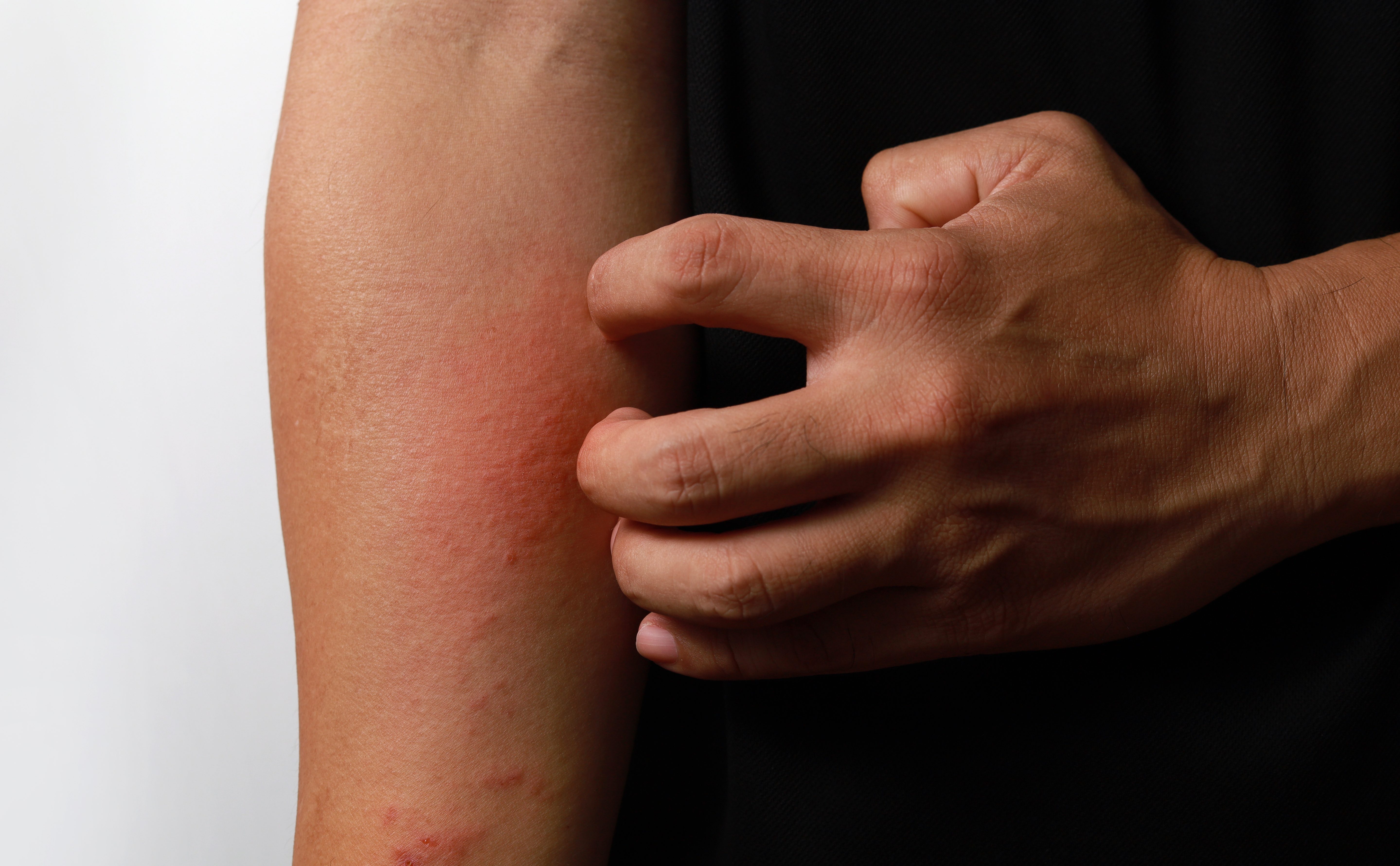
Kratzen, kratzen, kratzen?
Es ist Zeit für Veränderungen!
Neurodermitis ist noch nicht heilbar, jedoch läuft die Forschung und Entwicklung von Medikamenten zur noch besseren Behandlung auf Hochtouren. Es gibt moderne Therapien und Wirkstoffklassen, die den Juckreiz und die Schmerzen lindern können. Sprich mit deinem Hautzarzt bzw. deiner Hautärztin über eine neue Lösung!
Anzeichen einer Neurodermitis
Massiver Juckreiz
| Typisch sind gerötete, entzündete bzw. nässende Hautstellen, die an Körper oder Kopfhaut auftreten können, begleitet von einem andauernden Juckreiz. |
Verlauf in Schüben
Diese Anzeichen treten oft in Schüben auf. Dauer und Stärke der Schübe können sehr unterschiedlich sein. Es entsteht ein schwer kontrollierbarer "Juck-Kratz"-Kreislauf.
Begleiterkrankungen
Neurodermitis ist eine systemische Erkrankung, die deshalb auch mit anderen Erkrankungen in Verbindung stehen kann wie z.B. Angststörungen oder Depressionen.
Neurodermitis behandeln
Neurodermitis ist heutzutage gut behandelbar. Die Therapie hängt von der Schwere der Erkrankung ab. Der Schweregrad richtet sich nach der Anzahl und dem Ausmaß der entzündeten Hautstellen sowie der Belastung durch die Erkrankung. Das Gespräch mit deinem Hautarzt bzw. deiner Hautärztin ist ein wichtiger Schlüssel, um den zu dir passenden Plan zu entwickeln.
Therapie nach Schweregrad
Wenn vermehrt Ekzeme auftreten, werden Glukokortikosteriode (Kortison) und/oder Calcineurin-Inhibitoren (Salben und Cremen) angewendet.
Bei mittelschweren Anzeichen werden die genannten Medikamente höher dosiert bzw. auch Lichttherapien angewendet.
Bei einem schweren Verlauf mit häufig auftretenden und bleibenden Ekzemen, stehen systemische Medikamente sowie Lichttherapie zur Verfügung.
Systemische Medikamente
Systemische Medikamente wirken innerhalb des Körpers, indem sie gezielt in das Entzündungsgeschehen eingreifen und die überschüssige Immunabwehr unterbinden, die für die chronische Entzündung verantwortlich ist.
Zur Verfügung stehen
- Konventionelle Immunsupressiva in Tablettenform (z.B. Ciclosporin A, Methotrexat) sowie
- Moderne Biologika, die mittels Spritze oder Pen injiziert werden.
Alternative Therapien
Zusätzlich zu der gezielten medikamentösen Behandlung gegen die atopische Dermatitis werden oftmals auch Medikamente gegen Allergien verschrieben sowie Antibiotika aufgrund von bakteriellen Infektionen.
Zu den medizinisch anerkannten Maßnahmen gehören z.B.
- Klima-Therapien
- Entspannungstechniken
- Neurodermitis-Schulungen
Univ.-Doz. Dr. Paul Sator, MSc: Neurodermitis ist eine chronisch-entzündliche Hauterkrankung. Der Begriff „Neurodermitis“ entstand, weil man früher davon ausging, dass ihr alleinig eine Entzündung der Nerven zugrunde liegt („Neuron“ für Nerv, „Derma“ für Haut und „-itis“ für Entzündung). Diese Annahme ist überholt. Dass jedoch ein Zusammenhang mit dem Nervensystem besteht, konnten wir anhand von Nervenmessungen im Rahmen einer Studie an der Klinik Hietzing belegen.
Im medizinischen Bereich spricht man heute stattdessen von „atopischer Dermatitis“. Die Ursachen dieser Erkrankung sind noch nicht vollständig geklärt. Patient*innen haben häufig eine defekte Hautbarriere und ihr Immunsystem reagiert stark auf bestimmte Umweltreize. „Atopisch“ bezeichnet die Neigung zu Überempfindlichkeit und „Dermatitis“ steht für eine Entzündung der Haut. Da diese auch andere Organe betreffen kann, ist die atopische Dermatitis eine systemische Erkrankung.
Univ.-Doz. Dr. Paul Sator, MSc: Die Symptome der Neurodermitis sind in erster Linie auf der Haut zu sehen. Als systemische Erkrankung beeinflusst sie jedoch den gesamten Organismus und geht oft mit Begleiterkrankungen einher. Rund 43 Prozent der erwachsenen Patient*innen mit schwerer Neurodermitis leiden unter neurologischen Erkrankungen, Angstzuständen oder Depressionen. Auch Allergien oder Krankheiten an anderen Organen wie der Lunge werden mit Neurodermitis assoziiert.
Die Therapie hängt vom Schweregrad der Erkrankung ab. Die äußerliche Behandlung mit Salben und Cremes unterstützt die Barrierefunktion der Haut. Bei leichten Beschwerden wird eine lokale Behandlung der betroffenen Hautstellen mit medizinischen Wirkstoffen empfohlen. Auch eine Lichttherapie – also die Bestrahlung mit ultraviolettem Licht – ist möglich. Bei mittelschweren bis schweren Fällen kann eine systemische Therapie helfen: Die Betroffenen erhalten spezielle Medikamente, die das Immunsystem beeinflussen und die Entzündung regulieren. In diesem Bereich wird aktuell viel geforscht und neue Therapieansätze sind am Entstehen beziehungsweise bereits verfügbar.
Univ.-Doz. Dr. Paul Sator, MSc: Die Ursachen von Neurodermitis sind noch nicht endgültig geklärt. Neben genetischen Faktoren spielen etwa auch Umwelteinflüsse eine Rolle. Dass sich die Neurodermitis auswächst, kommt am ehesten bei Säuglingen oder Kleinkindern vor – wobei die Neigung dazu bleibt. Erkrankt man später, ist das Risiko lebenslanger Beschwerden hingegen höher. Leider ist Neurodermitis bis heute nicht heilbar. Dazu kommt: Die genetische Veranlagung (Atopie) wird weitervererbt. Diese kann Neurodermitis und andere atopische Krankheiten wie Heuschnupfen und allergisches Asthma oder auch Psoriasis auslösen.
Ein Lichtblick ist, dass seit einigen Jahren intensiv an neuen Behandlungsmethoden geforscht wird. Es hat sich viel getan und in der nahen Zukunft kommen vielversprechende Behandlungsmöglichkeiten auf den Markt. Ein Besuch bei der Hautärztin oder beim Hautarzt ist der erste Schritt, um sich über neue Therapien zu informieren.