Neurodermitis oder atopische Dermatitis?
Neurodermitis wird als Fachbegriff atopische Dermatitis oder atopisches Ekzem genannt. "Atopisch" bezeichnet eine Form der Überempfindlichkeitsreaktion bzw. Allergie und "Dermatitis" steht für eine Entzündung der Haut. Da diese auch den ganzen Körper betreffen kann, ist die atopische Dermatitis eine systemische Erkrankung und kann deshalb auch mit anderen Begleiterkrankungen in Verbindung stehen wie beispielweise Heuschnupfen oder Asthma.
Neurodermitis ist nicht gleich Schuppenflechte!
Zudem ist Neurodermitis nicht mit Schuppenflechte (im Fachbegriff: Psoriasis) zu verwechseln! Es sind zwei unterschiedliche Hauterkrankungen, die zwar beide zu Juckreiz und Hautschmerzen führen können, sich jedoch durch körperliche Anzeichen unterscheiden. Bei der Schuppenflechte treten entzündete, rötliche und schuppende Hautstellen, sogenannte Plaques, scharf begrenzt auf. Häufig sind die Streckseiten von Armen und Beinen betroffen.
Neurodermitis - Symptome
Massiver Juckreiz
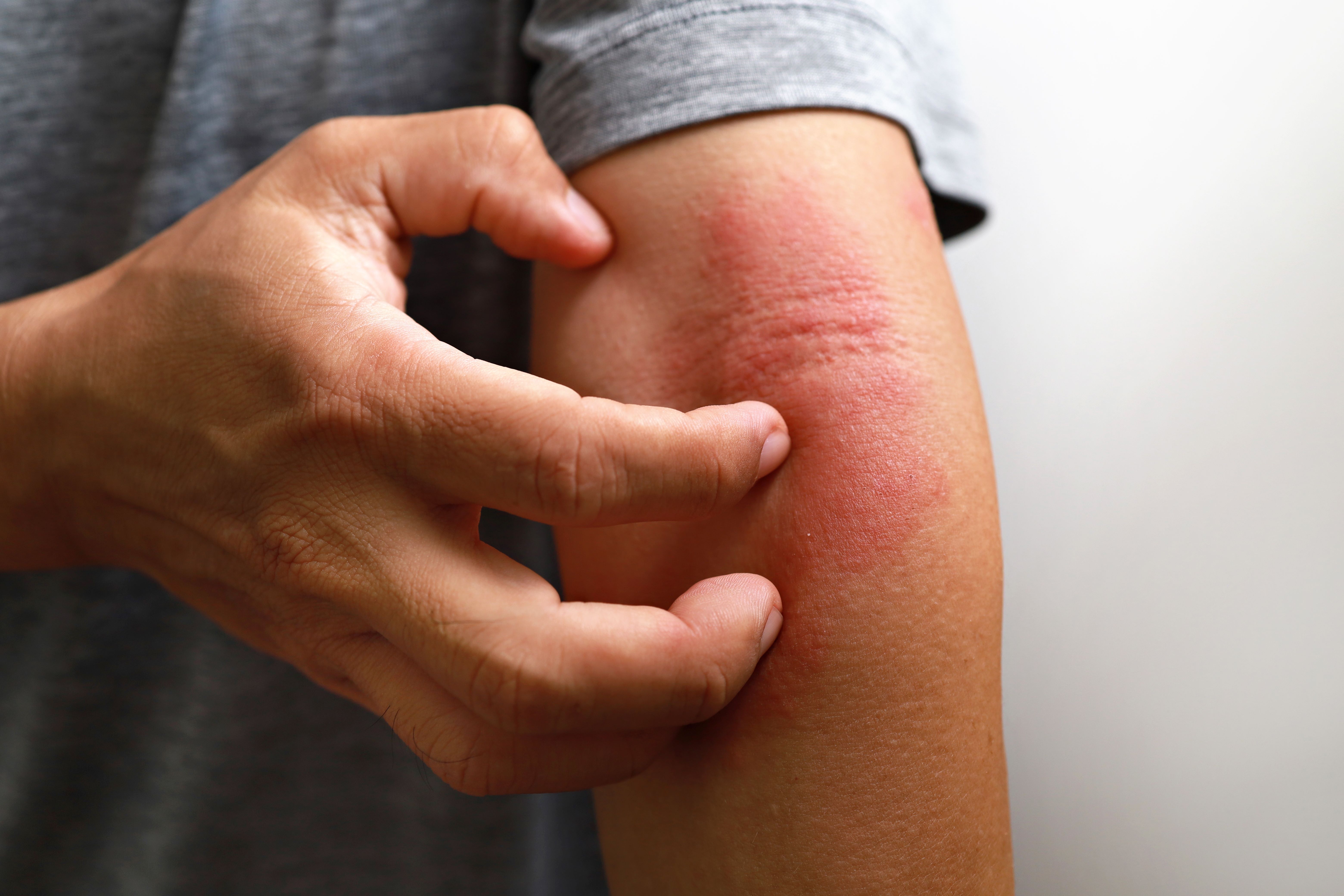
Typisch sind gerötete, entzündete bzw. nässende Hautstellen, die an Körper oder Kopfhaut auftreten können, begleitet von einem andauernden Juckreiz. Besonders häufig sind Ellbeugen, Hände, Beine, Hals, Gesicht oder die Kopfhaut betroffen.
Verlauf in Schüben
Diese Anzeichen treten oft in Schüben auf. Dauer und Stärke der Schübe können sehr unterschiedlich sein. Es entsteht ein schwer kontrollierbarer "Juck-Kratz"-Kreislauf. Gefährlich können auch zusätzliche Hautinfektionen sein, da die Haut durch eine gestörte Barrierefunktion sehr anfällig für Infektionen mit Bakterien, Viren und Pilzen ist.
Begleiterkrankungen
Neurodermitis ist eine systemische Erkrankung, da sich die Entzündung unter der Haut abspielt. Sie kann deshalb auch mit anderen Begleiterkrankungen in Verbindung stehen wie z.B. Heuschnupfen, Asthma sowie Angststörungen oder Depression.
Ursachen und Auslöser
Bei Neurodermitis sind Ursachen und Auslöser („Trigger“) zu unterscheiden.
Eine Reihe von Faktoren kann bei der Entstehung von Neurodermitis bei Kindern wie auch Erwachsenen eine Rolle spielen:
Ursachen
Familiäre Häufung
Die genetische Veranlagung kann vererbt werden. Das bedeutet jedoch nicht zwangsläufig den Ausbruch der Erkrankung. Die Ursachen von Neurodermitis sind ein überschießendes Immunsystem und Störungen der Hautbarriere und des Mikrobioms.
Überschießendes Immunsystem
Als systemische Erkrankung betrifft die Neurodermitis den gesamten Körper und nicht allein die Haut. Schuld ist ein überschießendes Immunsystem, das – aufgrund eines bestimmten Umweltreizes – zu viele entzündungsfördernde Botenstoffe ausschüttet und damit den Juck-Kratz-Kreislauf in Gang setzt.
Geschädigte Hautbarriere
Menschen mit Neurodermitis haben zudem eine durchlässigere Hautbarriere. Die Haut ist folglich trocken und empfindlich. Dadurch können Fremdstoffe leichter in die Haut eindringen und eine Entzündung begünstigen. Die trockene, gerötete und entzündete Haut tritt besonders häufig an Ellbeugen, Händen, Beinen, am Hals, im Gesicht oder auf der Kopfhaut auf.
Auslöser
Schübe der Erkrankung können durch verschiedene Faktoren ausgelöst oder verschlimmert werden.
Dazu gehören Umwelteinflüsse wie zum Beispiel Kontakt der Haut mit Allergenen, Wolle, Tierhaaren oder chemischen Mitteln. Auch Stress kann die Beschwerden einer Neurodermitis verstärken. Eine Vermeidung dieser externen Einflüsse hilft gegen Schübe, bekämpft die Neurodermitis jedoch nicht ursächlich. Denn als systemische Erkrankung betrifft Neurodermitis nicht allein die Haut, sondern das gesamte Organsystem.
Systemische Erkrankung erfordert Systemtherapie
Bei mittelschwerer bis schwerer Neurodermitis ist es wichtig, eine geeignete Behandlung zu finden, die die Ursache am Schopf packt. Dazu gehören systemische Medikamente, die innerhalb des Körpers wirken, indem sie in den Entzündungsprozess eingreifen und die überschüssige Immunabwehr gezielt bremsen, die für die chronische Entzündung verantwortlich ist.